Información general sobre el cáncer de testículo
Puntos importantes
- El cáncer de testículo es una enfermedad en la que se forman células malignas (cancerosas) en los tejidos de uno o ambos testículos.
- Los antecedentes de salud pueden afectar el riesgo de cáncer de testículo.
- Los signos y síntomas del cáncer de testículo incluyen hinchazón o molestias en el escroto.
- Para diagnosticar el cáncer de testículo, se usan pruebas que examinan los testículos y la sangre.
- Ciertos factores afectan el pronóstico (probabilidad de recuperación) y las opciones de tratamiento.
- A veces el tratamiento para el cáncer de testículo causa esterilidad.
El cáncer de testículo es una enfermedad en la que se forman células malignas (cancerosas) en los tejidos de uno o ambos testículos.
Los testículos son dos glándulas en forma de huevo que se encuentran dentro del escroto (bolsa de piel floja que está justo debajo del pene). El cordón espermático mantiene los testículos dentro del escroto, que también contiene el conducto deferente, además de los vasos y nervios de los testículos.
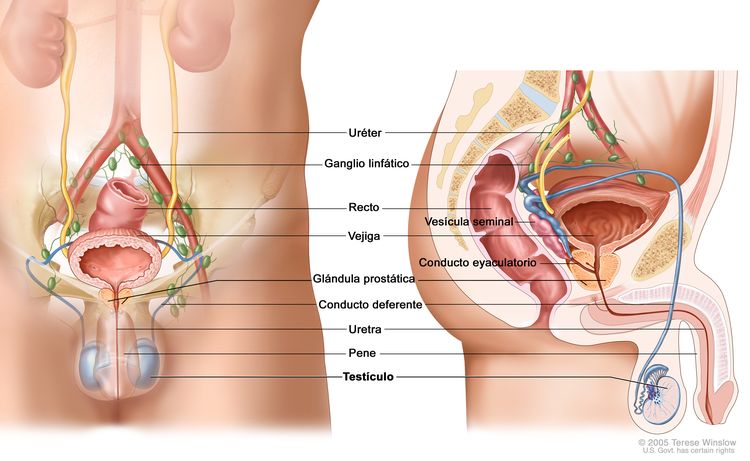
Los testículos son las glándulas sexuales masculinas y producen la testosterona y los espermatozoides. Las células germinativas dentro de los testículos producen espermatozoides inmaduros que viajan a través de una red de túbulos (tubos diminutos) y tubos más grandes hasta llegar al epidídimo (tubo largo en espiral cercano a los testículos), donde maduran y se almacenan.
Casi todos los cánceres de testículo empiezan en las células germinativas. Los dos tipos principales de tumores de células germinativas de testículo son los tumores seminomatosos (seminomas) y los tumores no seminomatosos (no seminomas). Estos dos tipos de tumores se forman y se diseminan de manera diferente y se tratan de manera diferente. Los tumores no seminomatosos tienden a crecer y diseminarse más rápido que los seminomas. Los seminomas son más sensibles a la radiación. Si un tumor de testículo presenta células de ambos tipos, se trata como si fuera un tumor no seminomatoso.
El cáncer de testículo es el cáncer más común en hombres de 20 a 35 años de edad.
Los antecedentes de salud pueden afectar el riesgo de cáncer de testículo.
Cualquier cosa que aumenta la probabilidad de que una persona tenga una enfermedad se llama factor de riesgo. No todas las personas con uno o más de estos factores de riesgo tendrán cáncer de testículo, y algunas personas sin factores de riesgo conocidos presentarán la enfermedad. Consulte con su médico si piensa que está en riesgo. Los siguientes son los factores de riesgo del cáncer de testículo:
- Criptorquidia (falta de descenso del testículo).
- Anomalía en el desarrollo de los testículos.
- Antecedentes personales de cáncer de testículo.
- Antecedentes familiares de cáncer de testículo (en especial, antecedentes en el padre o en los hermanos).
- Ser blanco.
Los signos y síntomas del cáncer de testículo incluyen hinchazón o molestias en el escroto.
Es posible que estos signos y síntomas se deban a un cáncer de testículo o a otras afecciones. Consulte con su médico si tiene alguno de los siguientes signos o síntomas:
Para diagnosticar el cáncer de testículo, se usan pruebas que examinan los testículos y la sangre.
Además de preguntar por los antecedentes médicos personales y familiares, y de hacer un examen físico, es posible que el médico realice las siguientes pruebas y procedimientos:
- Examen físico de los testículos: examen por el que un médico comprueba si hay algún bulto, hinchazón o dolor en los testículos.
- Ecografía de los testículos: procedimiento para el que se hacen rebotar ondas de sonido de alta energía (ultrasónicas) en los tejidos u órganos internos a fin de producir ecos. Los ecos forman una imagen de los tejidos del cuerpo que se llama ecograma.
- Prueba sérica de marcadores tumorales: procedimiento para el que se examina una muestra de sangre a fin de medir las cantidades de ciertas sustancias que los órganos, tejidos o células tumorales liberan en la sangre. Ciertas sustancias se relacionan con tipos específicos de cáncer cuando se encuentran en concentraciones más altas en la sangre. Estas sustancias se llaman marcadores tumorales. Para detectar un cáncer de testículo, se emplean los siguientes marcadores tumorales:Para diagnosticar el cáncer de testículo, se miden las concentraciones de marcadores tumorales antes de una orquiectomía inguinal y de una biopsia.
- Alfafetoproteína (AFP).
- Gonadotropina coriónica humana beta (GCH-beta).
- Orquiectomía inguinal: procedimiento para extirpar todo el testículo a través de una incisión en la ingle. Después, se observa una muestra de tejido del testículo al microscopio para verificar si hay células cancerosas. El cirujano no corta el escroto para llegar al testículo y obtener la muestra de tejido para la biopsia porque si hay cáncer, el procedimiento podría hacer que este se disemine al escroto y a los ganglios linfáticos. Es importante elegir a un cirujano con experiencia en este tipo de cirugía. Si se encuentra cáncer, se determina el tipo de célula (seminomatosa o no seminomatosa) para planificar el tratamiento.
Ciertos factores afectan el pronóstico (probabilidad de recuperación) y las opciones de tratamiento.
El pronóstico y las opciones de tratamiento dependen de los siguientes aspectos:
- Estadio del cáncer (depende de si el cáncer solo está en el testículo o cerca de este, o si se diseminó a otras partes del cuerpo; y de las concentraciones de AFP, GCH-beta y lactato-deshidrogenasa [LDH] en la sangre).
- Tipo de cáncer.
- Tamaño del tumor.
- Número y tamaño de los ganglios linfáticos retroperitoneales.
Por lo general, el cáncer de testículo se cura en los pacientes que reciben quimioterapia adyuvante o radioterapia después del tratamiento primario.
A veces el tratamiento para el cáncer de testículo causa esterilidad.
Ciertos tipos de tratamiento para el cáncer de testículo pueden causar esterilidad permanente. Los pacientes que quieran tener hijos deben considerar la crioconservación de espermatozoides antes de iniciar el tratamiento. La crioconservación es el proceso por el que se congelan espermatozoides y se almacenan para su uso posterior.
Fuente: www.cancer.gov